Эктопия шейки матки: причины, симптомы и современные методы лечения
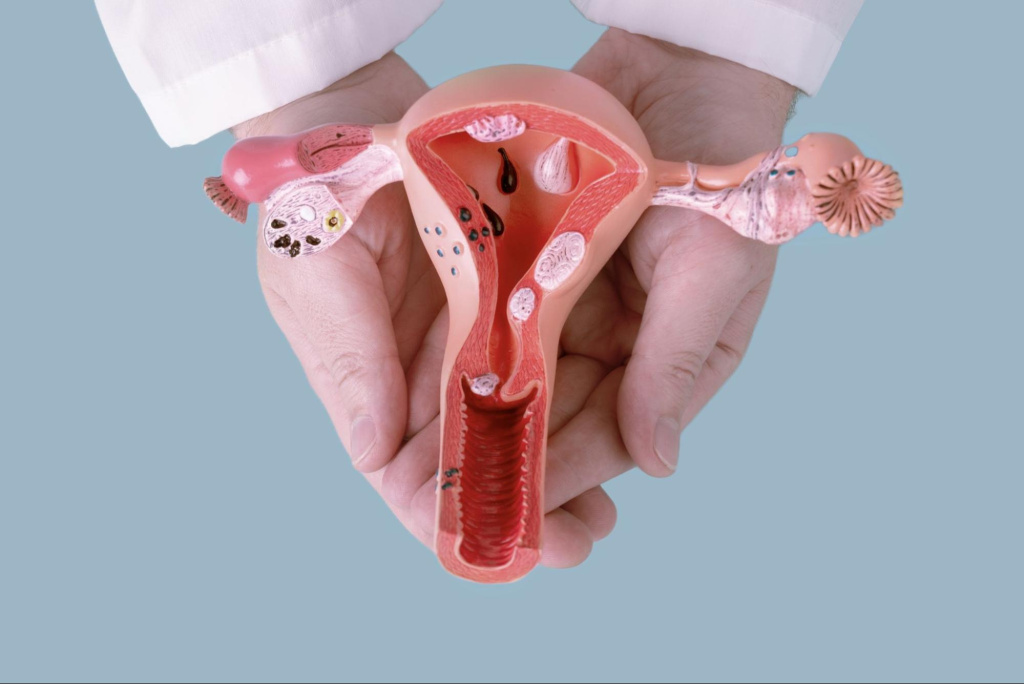
Эктопия шейки матки — одно из наиболее распространенных состояний, с которым сталкиваются женщины репродуктивного возраста. По результатам гинекологических осмотров, подобные изменения слизистой регистрируются почти у каждой второй пациентки. Несмотря на то что врачи считают эктопию нормой, вокруг нее до сих пор существует множество мифов. Многие женщины ошибочно принимают это состояние за эрозию и начинают беспокоиться без оснований.
На самом деле эти понятия не равнозначны. Если эрозия связана с повреждением эпителия, то эктопия — это естественная перестройка слизистой, возникающая под влиянием гормонов, возраста или физиологических процессов.
Современная гинекология рассматривает эктопию не как болезнь, а как вариант нормы, требующий наблюдения, но не агрессивного лечения. Врач назначает обследования — кольпоскопию, цитологию или биопсию — лишь для того, чтобы исключить воспаление и другие патологии.
Ниже мы подробно разберем, что такое эктопия, как она формируется, чем отличается от эрозии, какие факторы могут ее вызывать и в каких случаях стоит обратиться к врачу.
Содержание:
- Понятие и суть эктопии шейки матки
- Особенности строения слизистой
- Механизм формирования эктопии
- Безопасность и особенности течения
- Разница между эктопией, псевдоэрозией и эрозией
- Причины развития эктопии
- Симптоматика
- Возможные осложнения
- Диагностика состояния
- Методы лечения эктопии шейки матки
- Консервативный подход
- Хирургические методы
- 1. Лазерная коагуляция.
- 2. Радиоволновая терапия.
- 3. Электрокоагуляция.
- 4. Криодеструкция (замораживание).
- Восстановление после процедуры
- Лечение истинной эрозии
- Профилактика и наблюдение
- Основные выводы
Понятие и суть эктопии шейки матки
Шейка матки — это нижняя часть органа, соединяющая влагалище с маточной полостью. Она выполняет защитную и репродуктивную функции: служит барьером для инфекций и помогает сперматозоидам достигать яйцеклетки.
Внутри шейки проходит узкий цервикальный канал, выстланный эпителием, который вырабатывает слизь. Эта слизь меняет свою плотность в зависимости от фазы цикла: в овуляцию становится жидкой, облегчая продвижение сперматозоидов, а во время беременности — густеет и образует пробку, закрывающую вход в матку.
Таким образом, состояние слизистой шейки матки напрямую влияет на способность женщины зачать, выносить ребенка и родить естественным путем.
Особенности строения слизистой
Таким образом, состояние слизистой шейки матки напрямую влияет на способность женщины зачать, выносить ребенка и родить естественным путем.
- Многослойный плоский эпителий — плотный, устойчивый к кислой среде влагалища, защищает ткани от внешних воздействий.
- Цилиндрический эпителий — выстилает внутренние стенки цервикального канала, активно выделяет щелочную слизь, поддерживающую оптимальную среду внутри матки.
Переходная зона между этими слоями называется зоной трансформации. Именно здесь чаще всего и происходит смещение клеток — процесс, который и называют эктопией.
Механизм формирования эктопии

Под действием гормонов или других факторов цилиндрические клетки могут «выходить» за пределы канала и занимать участок, где обычно располагается плоский эпителий. При осмотре врач видит участок ярко-розового цвета — это и есть зона эктопии.
В отличие от эрозии, здесь нет воспаления или разрушения тканей. Слизистая остается целой, просто изменяется тип клеточного покрова. Это физиологическое, обратимое явление, не требующее вмешательства.
Наиболее часто эктопия встречается у девушек в период полового созревания, у беременных, а также у женщин, использующих гормональные препараты. Иногда она врожденная и присутствует с юных лет.
Безопасность и особенности течения
Эктопия не оказывает негативного влияния на репродуктивную функцию. Она не провоцирует развитие бесплодия, не повышает риск онкологических процессов и не приводит к воспалению.
Во многих случаях состояние саморазрешается: после стабилизации гормонального фона клетки возвращаются на свое место, а слизистая приобретает обычную структуру. Важно лишь наблюдаться у гинеколога и периодически проходить кольпоскопию, чтобы исключить другие изменения.
Разница между эктопией, псевдоэрозией и эрозией
Эти термины часто путают, хотя они описывают разные процессы:
- Эктопия (или псевдоэрозия) — смещение цилиндрического эпителия наружу без повреждения слизистой.
- Истинная эрозия — нарушение целостности эпителия, при котором образуется открытая раневая поверхность.
Эрозия возникает из-за травмы, воспаления или инфекции и требует лечения. Эктопия же не нуждается в прижигании или медикаментах — достаточно регулярного наблюдения.
Причины развития эктопии
Главным фактором, влияющим на формирование эктопии, является уровень эстрогенов — гормонов, регулирующих рост и обновление эпителия.
Наиболее частые причины:
- гормональные перестройки в подростковом возрасте;
- беременность и лактация;
- прием комбинированных оральных контрацептивов;
- врожденные особенности строения шейки;
- последствия родовых травм, абортов, диагностических выскабливаний или установки внутриматочной спирали.
Следует помнить: эктопия — не воспаление, а следствие естественных процессов, поэтому лечение требуется лишь в случае сопутствующих патологий.
Симптоматика
В большинстве случаев эктопия протекает бессимптомно. Женщина может не догадываться о ее существовании, пока врач не заметит изменения при плановом осмотре.
Иногда проявляются незначительные признаки:
- слизистые прозрачные выделения без запаха;
- редкие следы крови после полового акта;
- ощущение повышенной влажности во влагалище.
Если выделения становятся обильными, появляются зуд, неприятный запах, боль при половом акте — это сигнал о возможном воспалении.
Возможные осложнения
Физиологическая эктопия не опасна и не влияет на фертильность. Но схожие по внешнему виду состояния — истинная эрозия, воспаление или дисплазия — требуют лечения. Поэтому важно регулярно проходить диагностику.
Истинная эрозия может привести к воспалению, образованию рубцов и сужению цервикального канала, что затруднит зачатие или вынашивание ребенка. В запущенных случаях она способна переходить в дисплазию — предраковое состояние.
Диагностика состояния

Осмотр начинается с консультации гинеколога. Врач уточняет анамнез, особенности цикла, перенесенные беременности и роды. Затем проводится обследование:
- Кольпоскопия — осмотр шейки под увеличением, дающий возможность детально рассмотреть структуру тканей.
- Цитология (ПАП-тест) — анализ клеток на наличие атипичных изменений.
- Анализы на ИППП — позволяют исключить инфекционные причины.
- Биопсия — выполняется при подозрении на дисплазию или рак.
Комплексное обследование помогает точно определить характер изменений и выбрать тактику наблюдения.
Методы лечения эктопии шейки матки
Тактика лечения напрямую зависит от особенностей течения заболевания, возраста женщины, репродуктивных планов и сопутствующих симптомов. Врач оценивает результаты кольпоскопии, цитологии, микробиологических анализов и только после этого принимает решение — наблюдать или лечить.
Если эктопия протекает бессимптомно, не сопровождается воспалением, нет атипичных клеток и жалоб, то активное лечение не требуется. В таких случаях достаточно приходить на профилактический осмотр каждые 6 месяцев. Врач контролирует состояние слизистой и при необходимости корректирует тактику наблюдения.
Однако, если у пациентки отмечаются обильные выделения, контактные кровотечения (после секса или осмотра), ощущение жжения или были выявлены воспалительные изменения, врач рекомендует щадящее лечение.
Консервативный подход
На ранних стадиях и при сопутствующих инфекциях лечение начинается с медикаментозной коррекции.
Врач может назначить:
- противовоспалительные препараты — устраняют местное раздражение слизистой;
- антибактериальные и противовирусные средства — если выявлены инфекции, передающиеся половым путем;
- свечи с антисептиками и заживляющими компонентами (например, препараты с хлоргексидином, гиалуроновой кислотой, маслом облепихи);
- ормональную терапию — при выраженном нарушении уровня эстрогенов.
После устранения воспалительного процесса врач оценивает динамику: если эпителий восстановился, хирургическое лечение может не потребоваться.
Хирургические методы
Когда консервативные меры неэффективны или эктопия занимает обширную площадь, применяются современные методы деструкции — щадящие, малоинвазивные процедуры, направленные на замещение цилиндрического эпителия плоским.
1. Лазерная коагуляция.
Это один из самых эффективных и безопасных способов лечения. При помощи лазерного луча врач прицельно воздействует на измененные клетки. Энергия лазера вызывает их испарение, одновременно стерилизуя поверхность и предотвращая кровотечение.
Основные преимущества метода:
- бесконтактное и безболезненное воздействие;
- отсутствие ожога и рубцов;
- быстрое заживление (2–3 недели);
- минимальный риск рецидива.
Процедура проводится амбулаторно, занимает 15–20 минут и не требует госпитализации. После вмешательства пациентка может вернуться к обычной жизни уже на следующий день, соблюдая лишь несложные ограничения.
2. Радиоволновая терапия.
Метод основан на использовании высокочастотных радиоволн. Под их воздействием клетки цилиндрического эпителия буквально «испаряются», не повреждая окружающие ткани. Процедура выполняется на аппарате «Сургитрон» и отличается высокой точностью.
Преимущества радиоволновой коагуляции:
- полное отсутствие боли и крови;
- мягкое воздействие без ожога;
- минимальное время заживления (около 2 недель);
- стерилизующий эффект — риск инфекции практически отсутствует.
Радиоволновая терапия особенно подходит для нерожавших женщин, поскольку не оставляет рубцов и не нарушает эластичность шейки.
3. Электрокоагуляция.
Один из старейших и проверенных методов лечения, основанный на прижигании пораженного участка электрическим током. Несмотря на эффективность, электрокоагуляция применяется все реже, так как может оставлять небольшие рубцы. Эти рубцы способны повлиять на раскрытие шейки матки в родах, поэтому метод не используется у женщин, планирующих беременность. Однако у рожавших пациенток с ограниченным очагом поражения метод остается надежным и доступным вариантом лечения.
4. Криодеструкция (замораживание).
Метод основан на обработке пораженной зоны жидким азотом. Под действием низких температур (около –180 °C) патологические клетки разрушаются, а затем постепенно заменяются здоровым эпителием.
Преимущества криодеструкции:
- полное отсутствие боли;
- короткий восстановительный период;
- минимальный риск осложнений.
Процедура проводится амбулаторно и занимает не более 10 минут. В течение 1–2 недель возможно выделение водянистого секрета — это естественный процесс заживления.
Восстановление после процедуры
После любого хирургического вмешательства важно соблюдать рекомендации врача, чтобы слизистая зажила правильно. Обычно процесс регенерации занимает от трех до четырех недель.
В течение этого времени необходимо:
- воздерживаться от интимной жизни;
- не использовать тампоны и не делать спринцеваний;
- избегать горячих ванн, саун и бассейнов;
- ограничить физические нагрузки.
Через месяц врач проводит контрольный осмотр, чтобы убедиться, что эпителий полностью восстановился.
Лечение истинной эрозии
Если обследование подтверждает, что у пациентки не эктопия, а истинная эрозия, подход к лечению меняется.
Главная цель — устранить причину повреждения.
- При инфекционном процессе назначаются антибиотики, противогрибковые или противовирусные средства.
- Если выявлено воспаление, проводится противовоспалительная терапия и восстановление нормальной микрофлоры влагалища.
- При подозрении на дисплазию выполняется хирургическое удаление пораженного участка с последующим гистологическим исследованием ткани.
Благодаря современным малоинвазивным методам прогноз в большинстве случаев благоприятный, а риск рецидивов минимален.
Современная медицина располагает множеством безопасных и эффективных способов лечения истинной эрозии. Главное — правильно определить характер изменений и выбрать метод, соответствующий возрасту и репродуктивным планам женщины. Регулярные осмотры у гинеколога и своевременная диагностика позволяют избежать осложнений, сохранить здоровье шейки матки и репродуктивную функцию на долгие годы.
Профилактика и наблюдение
Полностью предотвратить появление эктопии невозможно, но можно снизить вероятность осложнений. Для этого рекомендуется:
- проходить профилактический осмотр у гинеколога дважды в год;
- регулярно сдавать мазок на цитологию;
- избегать бесконтрольного приема гормональных препаратов;
- защищаться от инфекций, передающихся половым путем;
- соблюдать интимную гигиену и осторожность при медицинских манипуляциях.
Такая профилактика помогает сохранить здоровье шейки матки и вовремя выявить возможные нарушения.
Основные выводы
Эктопия шейки матки — это естественное состояние слизистой, которое не относится к заболеваниям и не требует прижигания или медикаментозного лечения без показаний. Главное — убедиться, что это действительно физиологическая эктопия, а не эрозия или дисплазия. При сомнениях стоит проконсультироваться у второго специалиста и пройти контрольное обследование.

- Кандидат медицинских наук
- Член Российской Ассоциации Репродукции Человека (РАРЧ)
- Член Российской ассоциации эндометриоза (РАЭ)
- Член Европейского общества эмбриологии и репродукции человека (ESHRE)










