Лапароскопия – безопасная и малоинвазивная операция
Представьте: хирургическое вмешательство, которое оставляет после себя не длинный шрам, а лишь три-четыре едва заметные точки, а возвращение к привычной жизни занимает не месяцы, а дни. Еще недавно это казалось фантастикой, а сегодня — реальность, доступная миллионам пациентов по всему миру. Лапароскопия изменила представление о хирургии, превратив ее из травматичного испытания в высокотехнологичную, щадящую процедуру. В этой статье мы подробно разберем, что представляет собой этот метод, кому он показан, как к нему подготовиться и чего ожидать после операции.
Содержание:
- Что такое лапароскопия?
- В каких случаях назначают лапароскопию?
- Противопоказания к лапароскопии
- Подготовка к лапароскопической операции
- Как проходит лапароскопическая операция?
- Восстановление после лапароскопии
- Преимущества лапароскопии перед открытой хирургией
- Вопросы и ответы
Что такое лапароскопия?
Лапароскопия — это метод хирургического вмешательства, при котором доступ к внутренним органам осуществляется не через традиционный разрез брюшной стенки (лапаротомию), а через несколько миниатюрных проколов диаметром от 0,5 до 1 сантиметра. Через эти проколы хирург вводит специальные инструменты и видеокамеру — лапароскоп, которая передает изображение на монитор с многократным увеличением.
Ключевое отличие от открытой операции заключается в том, что хирург видит оперируемую зону не напрямую, а на экране, но при этом получает возможность рассматривать анатомические структуры в увеличенном масштабе, что позволяет выполнять манипуляции с ювелирной точностью.
Для создания рабочего пространства в брюшную полость через специальную иглу (верес-иглу) нагнетают углекислый газ — это приподнимает брюшную стенку, отделяя ее от внутренних органов, и дает хирургу необходимое пространство для маневра. Газ абсолютно безопасен и после операции полностью выводится из организма.
Лапароскопию принято делить на два направления:
- Диагностическая — применяется, когда необходимо уточнить диагноз, оценить распространенность патологического процесса (например, при эндометриозе или опухолях) или взять биопсию. Это минимизирует количество диагностических ошибок и позволяет избежать «слепых» вмешательств.
- Оперативная (лечебная) — проводится при уже установленном диагнозе для удаления патологического очага, органа или восстановления анатомической целостности.
Современная хирургия все чаще отдает предпочтение именно лапароскопическому доступу, так как он сочетает высокую эффективность с минимальным воздействием на организм.
В каких случаях назначают лапароскопию?
Спектр применения лапароскопии невероятно широк. Благодаря своей универсальности и безопасности метод стал «золотым стандартом» в гинекологии, урологии, общей и онкологической хирургии. Рассмотрим основные направления.
1. Гинекология.
Для женщин лапароскопия часто становится одновременно диагностическим и лечебным инструментом. Наиболее частые показания:
- Миома матки — удаление узлов (миомэктомия) с сохранением органа, что особенно важно для пациенток, планирующих беременность.
- Кисты и опухоли яичников — цистэктомия (удаление только кисты) или резекция яичника с максимальным сохранением здоровой ткани.
- Эндометриоз — очаги эндометриоза можно прижечь или иссечь, при этом лапароскопия остается единственным методом, позволяющим точно подтвердить диагноз и оценить степень распространения болезни.
- Внематочная беременность — удаление плодного яйца с сохранением маточной трубы (органосохраняющая операция) или, в тяжелых случаях, тубэктомия.
- Бесплодие неясного генеза — лапароскопия позволяет оценить проходимость маточных труб, выявить спаечный процесс или скрытые формы эндометриоза, которые не видны на УЗИ.
2. Общая хирургия.
В брюшной полости лапароскопический доступ применяется для большинства плановых и многих экстренных вмешательств:
- Холецистэктомия — удаление желчного пузыря при желчнокаменной болезни, полипах или холецистите.
- Аппендэктомия — удаление червеобразного отростка при остром аппендиците.
- Грыжесечение (герниопластика) — пластика грыж передней брюшной стенки, включая паховые, пупочные и послеоперационные грыжи.
- Операции на желудке и кишечнике — резекции при язвенной болезни, дивертикулезе, доброкачественных и злокачественных новообразованиях.
- Бариатрическая хирургия — операции по снижению веса (бандажирование желудка, желудочное шунтирование) практически всегда выполняются лапароскопически.
- Спленэктомия — удаление селезенки при заболеваниях крови или травмах.
3 Урология.
В урологии лапароскопия активно используется для:
- удаления камней мочеточника (уретеролитотомия);
- Аппендэктомия — удаление червеобразного отростка при остром аппендиците.
- органосохраняющих операций при опухолях почки (резекция);
- радикальной нефрэктомии при раке почки;
- пластики лоханочно-мочеточникового сегмента при гидронефрозе.
4. Онкология.
На ранних стадиях онкологических заболеваний лапароскопический доступ позволяет выполнить радикальное удаление опухоли с минимальной травматизацией окружающих тканей, что особенно важно для сохранения качества жизни пациента.
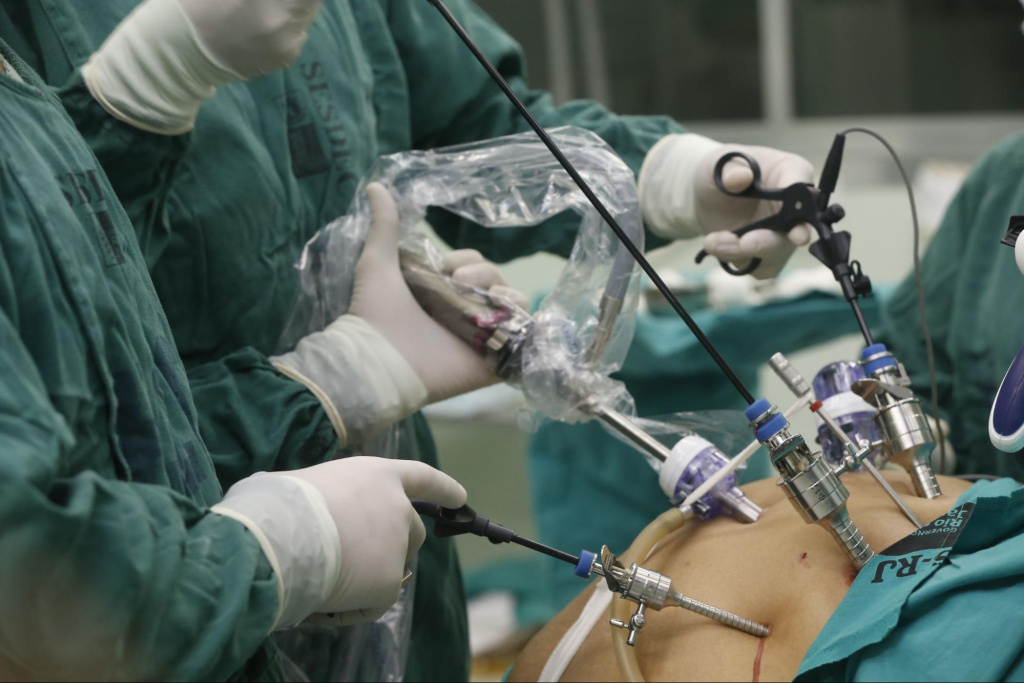
Противопоказания к лапароскопии
Несмотря на свою малотравматичность, лапароскопия — это полноценное хирургическое вмешательство с использованием общей анестезии. Поэтому противопоказания связаны в первую очередь с невозможностью безопасно провести наркоз или с риском осложнений из-за особенностей организма.
Абсолютные противопоказания (исключают проведение операции):
- тяжелые декомпенсированные заболевания сердечно-сосудистой и дыхательной систем (инфаркт миокарда в остром периоде, дыхательная недостаточность III степени);
- гемофилия и другие тяжелые нарушения свертываемости крови, не поддающиеся коррекции;
- острый перитонит с выраженной интоксикацией и септическим шоком (в таких случаях чаще выбирают открытую операцию);
- злокачественные опухоли с прорастанием в крупные сосуды или обширным диссеминированным процессом.
Относительные противопоказания (решение принимается индивидуально после взвешивания рисков):
- ожирение высокой степени (индекс массы тела >40) — технически сложнее наложить пневмоперитонеум и провести инструменты;
- гемофилия и другие тяжелые нарушения свертываемости крови, не поддающиеся коррекции;
- выраженный спаечный процесс в брюшной полости после перенесенных ранее операций — повышает риск повреждения кишечника;
- большой размер патологического образования (например, гигантские кисты или миомы), который не позволяет безопасно извлечь препарат через проколы;
- поздние сроки беременности (II–III триместры) — плановые операции откладывают на послеродовой период;
- наличие активной инфекции (пневмония, пиелонефрит и др.) — сначала проводят санацию.
Подготовка к лапароскопической операции
Правильная предоперационная подготовка — это фундамент, от которого зависит успех вмешательства и безопасность пациента. Она включает два этапа: клинико-диагностический и общемедицинский.
Этап 1. Обследование
Стандартный перечень предоперационных анализов и исследований обычно включает:
- общий и биохимический анализы крови (с акцентом на глюкозу, белок, электролиты, печеночные и почечные пробы);
- коагулограмма — оценка свертывающей системы крови;
- анализы на инфекции (ВИЧ, гепатиты В и С, сифилис);
- общий анализ мочи;
- электрокардиография (ЭКГ) — для оценки сердечного ритма и исключения скрытой ишемии;
- флюорография или рентгенография грудной клетки;
- УЗИ органов брюшной полости или малого таза (в зависимости от зоны предстоящей операции);
- консультации смежных специалистов (терапевта, анестезиолога) — при наличии хронических заболеваний.
В некоторых случаях могут потребоваться дополнительные исследования: холтеровское мониторирование, эхокардиография, спирография (для оценки функции внешнего дыхания).
Этап 2. Подготовка в день операции
За 1–2 дня до вмешательства пациент получает рекомендации по приему лекарств: например, отменяют антикоагулянты и антиагреганты (если это возможно без угрозы для здоровья), а при необходимости назначают профилактику антибиотиками.
Пищевой режим — критически важный момент, так как операция проводится под наркозом. Действует «правило 8-6-2»:
- за 8 часов до операции исключают твердую, жирную, жареную пищу, мясо;
- за 6 часов — легкую углеводную пищу (каши, сухарики, йогурт);
- за 2 часа — прозрачные жидкости (воду, чай без сахара).
Утром в день операции обычно запрещается пить и принимать любые лекарства, если иное не оговорено с анестезиологом. Необходимо провести гигиенические процедуры, удалить макияж (чтобы контролировать цвет кожи), снять украшения и контактные линзы.
Как проходит лапароскопическая операция?
Ход операции можно разделить на несколько последовательных этапов.
- Введение в наркоз. Пациент находится под эндотрахеальным наркозом — это обеспечивает полное обезболивание, расслабление мышц и контроль дыхания на протяжении всей процедуры.
- Наложение пневмоперитонеума. После обработки операционного поля хирург делает небольшой разрез (около 1 см) в области пупка, вводит иглу Вереша и начинает подачу углекислого газа. Живот раздувается, создавая «купол» — рабочее пространство.
- Введение троакаров и лапароскопа. Через тот же разрез устанавливается первый троакар (порт) диаметром 10–12 мм, через который вводится лапароскоп с видеокамерой. Под визуальным контролем вводятся дополнительные троакары (обычно 2–4) в разных точках живота — они служат каналами для инструментов.
- Хирургический этап. Хирург, глядя на монитор, выполняет необходимые манипуляции: иссекает, коагулирует, сшивает, удаляет ткани. Все действия выполняются специальными длинными инструментами (зажимы, ножницы, диссекторы, коагуляторы). Благодаря многократному увеличению на экране хирург видит мельчайшие сосуды, нервы и слои тканей, что позволяет минимизировать кровопотерю и травматизацию.
- Завершение. После завершения основного этапа хирург проверяет гемостаз (отсутствие кровотечения), удаляет инструменты, выпускает газ из брюшной полости. Разрезы ушиваются внутрикожным косметическим швом или закрываются специальными пластырями.
Продолжительность операции варьируется от 30–40 минут (простая аппендэктомия) до 2–4 часов (сложные реконструктивные вмешательства или онкологические операции).
Восстановление после лапароскопии
Период реабилитации после лапароскопии значительно короче, чем после открытой хирургии. Это связано с отсутствием обширной травмы мышц и тканей.
Через 2–4 часа после пробуждения от наркоза пациенту разрешают пить воду, а спустя 6–8 часов — принимать легкую пищу. Активизация начинается уже в первые часы: рекомендуется поворачиваться в постели, затем — вставать под контролем медперсонала. Ранняя подвижность снижает риск тромбообразования и пневмонии.
Возможны неприятные ощущения:
- боль в области проколов (купируется ненаркотическими анальгетиками);
- умеренные боли в плечах и спине (следствие раздражения диафрагмы газом, проходят самостоятельно через 1–2 дня);
- тошнота (реакция на наркоз и углекислый газ, редко требует лечения).
Основные рекомендации:
- физическая активность — ходьба, отказ от подъема тяжестей более 3–5 кг в течение 2–3 недель;
- питание — в первые дни рекомендуется щадящая диета (исключить грубую клетчатку, острую, жареную пищу, газообразующие продукты), затем — возвращение к обычному рациону;
- гигиена — душ разрешен со 2–3 дня, ванна и бассейн — после полного заживления ран (обычно через 10–14 дней);
- трудоспособность — к работе (если она не связана с физическим трудом) можно вернуться через 7–14 дней, в зависимости от объема операции.
Полное восстановление тканей (заживление апоневроза и мышц) занимает около 4–6 недель, однако большинство пациентов возвращаются к обычной жизни уже через 1–2 недели.
Преимущества лапароскопии перед открытой хирургией
Сравнение лапароскопического и открытого доступа демонстрирует убедительные преимущества малоинвазивного подхода:
| Критерий | Лапароскопия | Открытая операция |
|---|---|---|
| Травматичность | Несколько проколов до 1 см | Разрез от 10 до 20 см |
| Кровопотеря | Минимальная (20–100 мл) | Значительная (200–1000 мл и более) |
| Болевой синдром | Умеренный, легко купируется | Выраженный, требует сильных анальгетиков |
| Длительность госпитализации | 1–3 дня | 5–14 дней |
| Восстановление трудоспособности | 1–2 недели | 4–8 недель |
| Риск послеоперационных грыж | Практически отсутствует | Повышен (до 10–20%) |
| Спаечный процесс | Выражен минимально | Часто формируются обширные спайки |
| Косметический эффект | Маленькие, почти незаметные рубцы | Длинный заметный рубец |
Вопросы и ответы
Как скоро можно вернуться к работе после лапароскопии?
При офисной работе — через 7–14 дней. При физическом труде — через 3–4 недели. В любом случае конкретный срок зависит от объема операции и индивидуальных особенностей, его определяет лечащий врач.
Какие ограничения после операции?
В первые 2–3 недели нельзя поднимать тяжести более 3–5 кг, посещать сауну/баню, бассейн, принимать ванну (только душ). Половую жизнь обычно разрешают через 3–4 недели после гинекологических операций. Спортивные нагрузки (бег, фитнес) можно возобновлять через месяц, согласовав с врачом.
Когда можно планировать беременность после гинекологической лапароскопии?
Сроки зависят от типа операции. После удаления кисты яичника или миомэктомии врачи рекомендуют подождать 3–6 месяцев для полного заживления тканей. После операций по поводу эндометриоза или восстановления проходимости труб — часто рекомендуется приступать к планированию уже в следующем цикле. Решение принимает гинеколог-репродуктолог на контрольном осмотре.
Нужно ли соблюдать диету после выписки?
В первые 3–5 дней показана щадящая диета с исключением продуктов, усиливающих газообразование (бобовые, капуста, черный хлеб, газированные напитки), чтобы снизить давление на заживающие ткани. Затем, если операция не затрагивала желудочно-кишечный тракт, возвращаются к обычному питанию.
Источники:
- Тутельян В. А., Никитюк Д. Б., Погожева А. В. Нутрициология и клиническая диетология : национальное руководство. — Москва : ГЭОТАР-Медиа, 2023. — 1008 с.
- Тутельян В. А., Никитюк Д. Б. (ред.). Нутрициология и клиническая диетология. — Москва : ГЭОТАР-Медиа, 2020. — 656 с.
- Барановский А. Ю. (ред.). Диетология. — 5-е изд. — Санкт-Петербург : Питер, 2020. — 1104 с.
- Министерство здравоохранения Российской Федерации. Недостаточность питания (мальнутриция) у пациентов пожилого и старческого возраста : клинические рекомендации. — Москва, 2021.

- Кандидат медицинских наук
- Член Российской Ассоциации Репродукции Человека (РАРЧ)
- Член Российской ассоциации эндометриоза (РАЭ)
- Член Европейского общества эмбриологии и репродукции человека (ESHRE)










